Fisioterapia para la Tendinopatía Rotuliana
Podemos Ayudarte a Prevenir, Tratar y Recuperar tu Lesión.
La fisioterapia para la tendinopatía rotuliana debe componerse de técnicas para la regeneración del tendón, la estimulación de la actividad celular y la producción del colágeno.
¿Qué es
la Tendinopatía Rotuliana?
La tendinopatía del tendón rotuliano, también llamada “jumper’s knee” o “rodilla del saltador” es, junto con la lesión del tendón de Aquiles, la que presenta mayor incidencia lesional.
La tendinopatía rotulianacausa dolor en el polo inferior de la rótula y presenta un componente degenerativo. Se considera una lesión por sobreuso o sobrecarga del tendón y se conocen multitud de factores de riesgo que predisponen al sujeto a padecerla.
Tendón rotuliano.
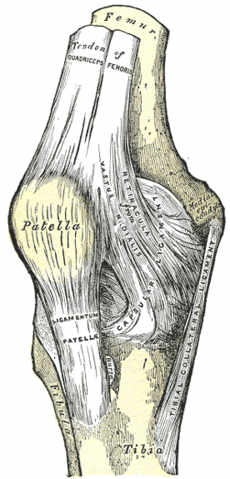
El tendón rotuliano es la continuación del tendón del cuádriceps femoral por debajo de la rótula y se caracteriza porque no se origina en un músculo, sino que tiene dos uniones osteotendinosas su origen es el polo inferior de la rótula y su inserción la tuberosidad tibial anterior.
El tendón rotuliano está formado por fibras superficiales y fibras profundas dependiendo del lugar de la rótula en el que se originen.
Existen autores que sospechan que las fibras profundas del tendón rotuliano son sometidas a una compresión importante sobre el pico rotuliano durante los movimientos de flexión de la rodilla y le dan más importancia a este mecanismo lesional que a la fuerza de tracción cuadricipital.
Durante el movimiento las bolsas serosas protegen al tendón rotuliano de la fricción con las superficies óseas de la rodilla. Existen tres:
– Bursa infrarrotuliana superficial
– Bursa infrarrotuliana profunda
– Grasa de Hoffa: juega un papel importante en la entrada de inervación hacia el tendón y, por tanto, en el origen del dolor en las tendinopatías.
Vascularización y lesión del tendón rotuliano.
Actualmente se conoce que la irrigación del tendón proviene de tres zonas:
– La unión miotendinosa (UMT): los vasos sanguíneos del músculo continúan y son el mismo calibre que en el músculo, por eso es una zona raramente afectada por tendinopatías.
– La unión osteotendinosa (UOT)
– Vasos del tejido conectivo circundante: del que procede el principal aporte sanguíneo.
En el cuerpo del tendón el aporte vascular procede del paratendon o de una vaina sinovial sin llegar a penetrar en la estructura tendinosa como tal.
Al ser vasos de menor calibre y al ser una zona peor perfundida, es más vulnerable a la lesión.
¿Tedinitis o tendinopatía rotuliana?
Clásicamente se ha llamado “Tendinitis” a este tipo de lesiones considerándolo proceso inflamatorio.
Este modelo tradicional está actualmente en desuso. Con el tiempo, el término “Tendinitis” se extendió a “Tendinitis crónica”.
Más tarde, surgieron nuevas publicaciones que han descrito el proceso patológico del tendón principalmente como degenerativo, debido a la ausencia de células inflamatorias y a la presencia de zonas de degeneración del colágeno, degeneración mixoide e incremento de la sustancia fundamental, asociado a un fallo en el proceso de reparación del tendón, por lo tanto, el término correcto que utilizamos en la actualidad es Tendinopatía o Tendinosis.
Factores de riesgo en la tendinopatía rotuliana.
Existen una serie de factores intrínsecos y extrínsecos que pueden contribuir al desarrollo de esta dolencia.
Hay autores que relacionan esta patología con la hipotonía del cuádriceps, condropatías rotulianas o hipermovilidad de rótula. Lo que parece evidente es que existe un claro vínculo entre los desajustes biomecánicos de la rótula y las tendinopatías rotulianas.
Factores intrínsecos:
Generales
- Sexo
- Edad: la incidencia lesional aumenta a mayor edad.
- Obesidad y composición corporal: a mayor grasa corporal mayor riesgo de padecer tendinopatía rotuliana.
- Nutrición-hidratación: para la correcta producción de matriz extracelular, de colágeno y un aporte de agua para mantener las propiedades mecánicas viscoelásticas del tejido.
- Factores genéticos: algunos genes influyen en la síntesis de colágeno.
- Medicación: el uso continuado de antiinflamatorios no esteroideos o de corticoides degrada el colágeno del tendón.
- Enfermedades sistémicas: mayor incidencia en enfermedades como la diabetes, artritis y enfermedades del colágeno.
Locales
- Malalineaciones: pie hiperpronado o hipopronado, genu valgo/varo, anteversión del cuello femoral, etc.
- Dismetría de miembros inferiores
- Debilidades musculares
- Desequilibrios musculares
- Laxitud articular o cápsulo-ligamentosa
- Disminución de la flexibilidad muscular
Factores extrínsecos:
- Métodos de entrenamiento
- Duración o intensidad excesiva
- Déficit de adaptación fisiológica
- Inadaptación a la especificidad del entrenamiento
- Incrementos súbitos en el programa de entrenamiento
- Errores en la adaptación individual al entrenamiento
- Cambios de superficie de entrenamiento/juego
- Calentamiento insuficiente
- Entrenamiento general inadecuado
- Recuperación insuficiente
- Problemas derivados del material
Síntomas de la tendinopatía rotuliana.
Dolor en la cara anterior de la rodilla localizado en el polo inferior de la rótula que condiciona un déficit funcional.
Comienza con un dolor tras esfuerzos intensos. Este suele mejorar con el reposo.
Luego progresa el cuadro y el dolor puede aparecer antes del ejercicio y persistir al acabar la actividad física.
Finalmente, el paciente tiene dolor constante, incluso con las actividades habituales.
Las fases clínicas de la lesión según Blazina (1973) son:
- Grado/Estadio 1: Dolor solo al acabar la actividad física. Cede con el reposo y no influye en el rendimiento del deportista.
- Grado/Estadio 2: Dolor en el inicio de la actividad física, pero con el calentamiento desaparece y tampoco afecta significativamente al rendimiento deportivo.
- Grado 3: Dolor durante y después de la actividad física, provocando incluso que el deportista deje la actividad deportiva.
- Grado 4: Dolor durante las actividades de la vida diaria. Puede llegar a producirse la ruptura del tendón.
Diagnóstico fisioterapéutico de la tendinopatía rotuliana.
En la exploración clínica el Fisioterapeuta valorará las posibles desalineaciones del miembro inferior, de la pronación del retropié, de la asimetría de las extremidades inferiores, de la atrofia del cuádriceps, de la flexibilidad muscular y de la laxitud articular.
Las pruebas complementarias utilizadas para el diagnóstico de la patología son:
– Las radiografías
– La resonancia magnética
– El escáner o TAC nos permitirán establecer el diagnóstico y descartar otras lesiones.
En Avanfi utilizamos en consulta la exploración con Ecógrafo.
La ecografía es de enorme utilidad. Nos permite comparar el tendón con el lado de la rodilla asintomática. Se pueden ver zonas hipoecoicas, que podrían traducirse como daño en las fibras de colágeno, y engrosamiento. Además, con el ecógrafo podemos identificar las zonas hipervasculares peritendiosas. Estas zonas suelen ser un intento de reparación fallido que detectándolas modificaría el enfoque del tratamiento (primero reducir esa hipervascularización patológica y después regenerar el tendón).
Tratamiento fisioterapéutico en la tendinopatía rotuliana.
El mejor conocimiento de la fisiopatología ha hecho por tanto que se tengan que modificar también el enfoque terapéutico de los tratamientos.
El programa de tratamiento propuesto para una tendinopatía rotuliana debe componerse de técnicas que tengan como objetivo principal la regeneración del tendón, la estimulación de la actividad celular y la producción del colágeno para conseguir la reestructuración de la matriz.
Cuando el tratamiento conservador fracasa la mayoría de los pacientes optan por el tratamiento con factores de crecimiento, los cuales desempeñan un papel muy importante en el proceso de cicatrización normal. Hoksrud (2005) demostró que el PRP puede estimular el proceso asociado a la reparación tendinosa.
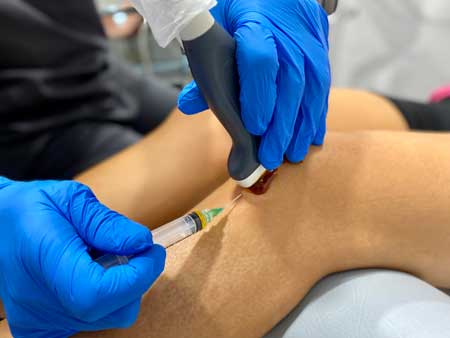
Plasma rico en factores de crecimiento para curar la tendinopatía rotuliana.
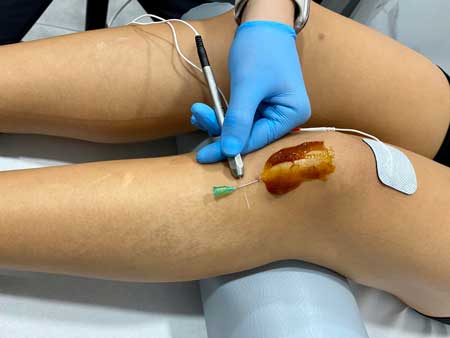
Fisioterapia con EPTE para tratar la tendinopatía rotuliana.
En esta paciente aplicamos ambos tratamientos combinados.
Técnicas fisioterapéuticas para la tendinopatía rotuliana.
El mejor conocimiento de la fisiopatología ha hecho por tanto que se tengan que modificar también el enfoque terapéutico de los tratamientos.
El programa de tratamiento propuesto para una tendinopatía rotuliana debe componerse de técnicas que tengan como objetivo principal la regeneración del tendón, la estimulación de la actividad celular y la producción del colágeno para conseguir la reestructuración de la matriz.
Cuando el tratamiento conservador fracasa la mayoría de los pacientes optan por el tratamiento con factores de crecimiento, los cuales desempeñan un papel muy importante en el proceso de cicatrización normal. Hoksrud (2005) demostró que el PRP puede estimular el proceso asociado a la reparación tendinosa.
De todas las opciones de tratamiento conservador para esta lesión, la Fisioterapia es la más utilizada ya que ofrece estudios con muy buenos resultados.
El proceso de curación se lleva a cabo en tres fases:
– Fase de respuesta inflamatoria: esta respuesta inflamatoria es beneficiosa ya que se produce la fagocitosis (eliminación de elementos o sustancias producidas por la lesión), y prepara al tendón para la regeneración tisular posterior.
– Fase de reparación fibroblástica: Comienza a las pocas horas de la lesión. Proliferan fibroblastos (células residentes del tejido conectivo que sintetizan fibras y mantienen la matriz extracelular).
– Fase de remodelación / maduración: se lleva a cabo la reorganización de las fibras de colágeno que constituyen el tejido cicatricial.
TERAPIA MANUAL
Consiste en realizar un masaje de descarga del cuádriceps crural, una movilización de la rótula y técnicas específicas como Cyriax para el tendón.
Cyriax
También conocida como técnica de masaje transverso profundo. Se utiliza fundamentalmente en patologías tendinosas y ligamentosas. La técnica consiste en movimientos de forma perpendicular a las fibras el tendón y sobre planos profundos con los objetivos de: mejorar la cicatrización, eliminar alteraciones en la elasticidad del tejido y producir un efecto de analgesia.
ULTRASONIDOS
Se han encontrado estudios que describen los efectos positivos de los ultrasonidos como la estimulación de la síntesis y la mejora de la alineación de las fibras de colágeno, aunque los estudios confirman que el efecto es de baja o nula calidad.
ELECTROTERAPIA
Con la electroterapia podemos utilizar diferentes tipos de corrientes.
Con las corrientes interferenciales se consiguen efectos beneficiosos en cuanto a la disminución del dolor por su acción sobre el sistema nervioso autónomo que disminuiría el tono de los vasos sanguíneos.
También podemos utilizar las corrientes TENS de fortalecimiento para combinarlo con ejercicios activos por parte del paciente.
ONDAS DE CHOQUE
Varios estudios han afirmado encontrar mejoría en cuanto al dolor y a la funcionalidad. Se recomienda un tratamiento de baja energía a días alteros y focalizados en la zona exacta, combinado con un programa de ejercicios excéntricos. (Saber más sobre las Ondas de Choque).
EPI / EPTE
En las terapias con EPI o EPTE se busca destruir el tejido fibrótico degenerado favoreciendo la reacción inflamatoria posterior que active los mecanismos de regeneración del tendón.
VÍDEO: ELECTROLISIS PERCUTÁNEA EPTE PARA LA TENDINOPATÍA ROTULIANA
EJERCICIOS EXCÉNTRICOS PARA LA TENDINOPATÍA ROTULIANA
La terapia con EPI para la tendinopatía rotuliana se combina con trabajo excéntrico y estiramientos miotendinosos.
Un ejemplo de trabajo excéntrico es: 3×15 squat excéntrico unilateral sobre desnivel de 25º /2 veces al día
El programa de estiramientos constaba con un ejercicio de estiramiento para el cuádriceps 3×7/2 veces al día, en bipedestación con flexión de rodilla y extensión de cadera sin rebote aguantando 40-60seg.
Leer más sobre la Tendinopatía Rotuliana o Rodilla del Saltador

Bibliografía
-
Pruna R, et al. Tendinopatı´a rotuliana. Modelo de actuacio´n terape´utico en el deporte. Med Clin (Barc). 2013
-
Blazina ME, Kerlan RK, Jobe FW, Carter VS, Carlson GJ. Jumper’s knee. Orthop Clin North Am. 1973;4:665–78
-
Visnes H, Hoksrud A, Cook J, Bahr R. No effect of eccentric training on jumper’s knee in volleyball players during the competitive season: a randomized clinical trial. Clin J Sport Med 2005; 15:227-34.
-
Jonsson P, Alfredson H. Superior results with eccentric compared to concentric quadriceps training in patients with jumper’s knee: a prospective randomised study. Br J Sports Med 2005; 39:847-50.
-
Woodley BL, Newsham-West RJ, Baxter GD. Chronic tendinopathy: effectiveness of eccentric exercise. Br J Sports Med 2007; 41:188-98.
-
Alfredson H, Pietila T, Jonsson P, Lorentzon R. Heavy-load eccentric calf muscle training for the treatment of chronic Achilles tendinosis. Am J Sports Med. 1998;26:360–6.
-
Curwin S, Stanish W. Tendinitis: It’s etiology and treatment. 1st ed, Lexington: Collamore Press; 1984
-
Hoksrud AF, Bahr R. Injectable agents derived from or targeting vascularity: Has clinical acceptance in managing tendon disorders superseded scientific evidence? J Musculoskelet Neuronal Interact. 2011;11:174–84.
-
Maier M, Milz S, Wirtz DC, Rompe JD, Schmitz C. Basic research of applying extracorporeal shockwaves on the musculoskeletal system. An assessment of current status. Orthopade 2002; 31:667-77.
-
Wang CJ, Ko JY, Chan YS, Weng LH, Hsu SL. Extracorporeal shockwave for chronic patellar tendinopathy. Am J Sports Med. 2007;35:972–8.
-
Vulpiani MC, Vetrano M, Savoia V, di Pangrazio E, Trischitta A, Ferretti A. Jumper’s knee treatment with extracorporeal shock wave therapy: A long-term follow-up observational study. J Sports Med Phys Fitness. 2007;47:323–8.
-
Van der Worp H, Zwerver J, van den Akker-Scheek I, Diercks RL. The TOPSHOCK study: Effectiveness of radial shockwave therapy compared to focused shockwave therapy for treating patellar tendinopath – design of a randomised controlled trial. BMC Musculoskelet Disord. 2011;12:229.
