Fisioterapia para el Ligamento Cruzado Anterior de la Rodilla
Podemos Ayudarte a Prevenir, Tratar y Recuperar tu Lesión.
La Fisioterapia para el ligamento cruzado anterior de la rodilla tiene como objetivo buscar la mayor funcionalidad y evitar el riesgo de una nueva lesión.
¿Qué es el ligamento cruzado anterior
de la rodilla?
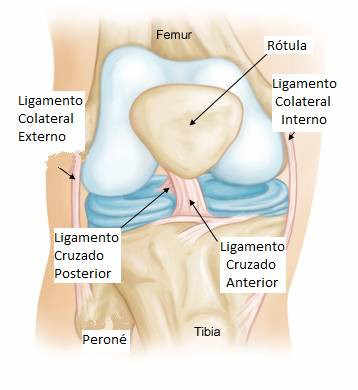
La rodilla es una articulación formada por tres huesos (fémur, tibia y rótula).
Los ligamentos de la rodilla (lateral interno, lateral externo, cruzado anterior y cruzado posterior) se encargan de la estabilización, de la regulación de la cinemática articular y de informar sobre la musculatura periarticular y sobre la distribución de las tensiones articulares.
El ligamento cruzado anterior de la rodilla es un haz de fibras colágenas que discurren entre el fémur y la tibia en sentido oblicuo.
La primera función del ligamento cruzado anterior de la rodilla es impedir el desplazamiento anterior de la tibia con relación al fémur, limitar la rotación tibial y la laxitud en varo y valgo en carga.
La estabilización de la rodilla depende también de los músculos: cuádriceps, que desplaza la tibia en sentido anterior oponiéndose al LCA y reforzando al LCP (ligamento cruzado poserior); y de los isquiotibiales, que desplazan la tibia en sentido posterior reforzando así al LCA.
La vascularización de las inserciones tibiales y femorales dependen de arterias interóseas, mientras que el cuerpo del ligamento cruzado anterior se realiza a través de una arteria propia, la geniculada media.
La inervación depende de ramificaciones del nervio tibial.
El ligamento Cruzado Anterior de la Rodilla presenta una estructura multifribrilar con diferentes fascículos que mantienen tensiones distintas según el grado de flexión de la articulación de la rodilla.
Fascículo antero-medial: estabilizadora del cajón anterior, con la rodilla en flexión entre 0º y 90º. Se tensa en flexión.
Fascículo postero-lateral: Se tensa en extensión.
La lesión del ligamento cruzado anterior no tiene por qué producir una importante pérdida funcional.
Su reparación está indicada puesto que el 60-90% de los casos presentan signos de degeneración tras 10-15 años después de la lesión. En deportistas está especialmente indicada su reparación para prevenir el riesgo de rotura de menisco y evitar cambios degenerativos articulares.
Indicaciones para Tratamiento Quirúrgico del Ligamento Cruzado Anterior de Rodilla.
- Atleta activo que desea continuar en alto nivel competitivo.
- Pacientes que presentan lesión de menisco reparable acompañada de lesión del LCA.
- Lesión completa con otro ligamento lesionado.
- Pacientes que experimenten gran inestabilidad en las actividades de la vida cotidiana.
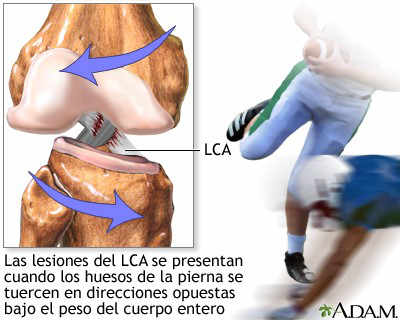
Mecanismos de Lesión del Ligamento Cruzado Anterior de Rodilla.
-
La lesión del LCA representa el 50% de las lesiones ligamentosas de rodilla, produciéndose el 75% durante las actividades deportivas.
Los mecanismos de lesión más frecuentes son:
- La rotación del fémur sobre la tibia fija durante un movimiento de valgo excesivo.
- Hiperextensión excesiva de rodilla aislada o combinada con rotación interna de tibia.
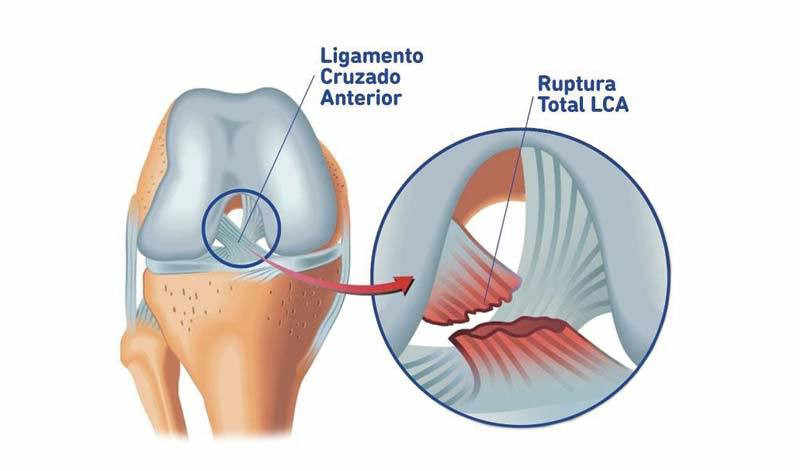
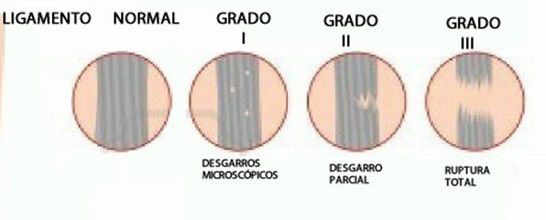
Existen tres grados de lesiones del ligamento cruzado anterior de la rodilla:
- Grado I: distensión o elongación del ligamento. Hay desgarros microscópicos.
- Grado II: rotura o desgarro parcial
- Grado III: rotura completa o total
Factores de Riesgo en la Lesión del Ligamento Cruzado Anterior.
- La superficie en la que se practica un determinado deporte.
- Escaso acondicionamiento.
- Uso de calzado.
- Factores hormonales.
Las mujeres tienen un mayor porcentaje de incidencia en la lesión del Ligamento Cruzado anterior.
- El ancho de la escotadura intercondílea en mujeres es menor que en hombres.
- El área transversal del ligamento cruzado anterior tiene menor diámetro en mujeres.
- El ciclo menstrual produce cambios tempranos en la proliferación y síntesis de fibroblastos y procolágena tipo I que puede predisponer a la lesión. La incidencia de lesiones se puede ver afectada por las diferentes fases del cíclo menstrual y bajo efectos de anticonceptivos orales.
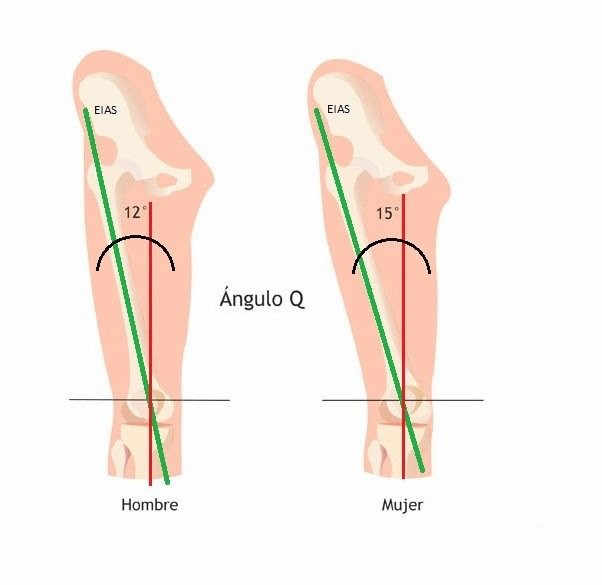
- El Ángulo Q es mayor en mujeres, al igual que la pelvis y el fémur más corto. Al estar aumentado el Ángulo Q se aumenta el estrés medial de los ligamentos de la rodilla.
¿Cuales son sus Síntomas?.
Tras la lesión el paciente suele tener los siguientes signos y síntomas:
- Dolor intenso e incapacidad para continuar con la actividad.
- Tumefacción articular.
- Chasquido fuerte.
- Sensación de fallo-inestabilidad de rodilla.
- Pérdida de la amplitud del movimiento.
Además el paciente presenta diversas modificaciones biomecánicas tras una lesión de ligamento cruzado anterior:
- Alteraciones en la marcha: posición de semiflexión de la pierna que le exige una sobreactivación de los isquiosurales.
- Alteración del torque flexo-extensor en la fase de apoyo.
- Atrofia muscular del cuádriceps creando compensaciones estabilizadoras para la rodilla.
- Limitación de la extensión y rotación con posible daño articular y meniscal.
Diagnóstico por el Fisioterapeuta.
En la exploración física se detectará la laxitud articular y se valorará la estabilidad del complejo ligamentoso de la rodilla.
Las pruebas específicas que se utilizan son:
- Cajón anterior: se realiza una tracción de la tibia de atrás hacia delante. Se valoran los topes.
- Cajón anterior en rotación externa: se realiza como el anterior colocando la pierna a 30º de rotación externa. También nos informa de lesión en la cápsula interna.
- Prueba de Trillat-Lachman: es un cajón anterior con flexión de 20º. Es la prueba específica más utilizada puesto que tiene una sensibilidad del 87 al 98%.
- Prueba de desplazamiento de pivote o prueba de Galway: En estudios recientes se ha demostrado que no siempre se recupera la inestabilidad rotacional de la ligamentoplastia del LCA, por ello este test es útil para valorar la inestabilidad combinada, tanto rotacional como anteroposterior.
La sensibilidad y especificidad diagnóstica de la RM son del 95% por lo que se considera el método de elección para confirmar la lesión.
El plan de tratamiento Fisioterapéutico para el ligamento cruzado anterior de la rodilla, tanto para pre como post quirúrgico tiene como objetivo buscar la mayor funcionalidad y evitar el riesgo de una nueva lesión.
Los objetivos principales en el tratamiento se basan en eliminar la inestabilidad, restaurar la función articular y la movilidad, recuperar la fuerza y las capacidades físicas previas a la lesión y prevenir los procesos degenerativos articulares a largo plazo.
Tratamiento Fisioterapéutico del LCA
Fase inmediatamente posterior a la lesión o fase prequirurgica:
Objetivos:
- Minimizar la inflamación
- Evitar el dolor
- Conservar/aumentar el arco de movilidad
- Mantener fuerza muscular
Técnicas fisioterapéuticas utilizadas:
- Punción seca
- Movilización y liberación miofascial
- Diatermia
- Crioterapia
- Drenaje Linfático Manual
- Vendaje neuromuscular
El cuádriceps puede perder hasta el 30% de su fuerza muscular en los primeros 7 días a causa de la inflamación y la inmovilización (De Andrade, Grant, & Dixon, 1965).
Fase postquirúrgica 1ª FASE: 2-4 semanas tras la intervención:
Objetivos:
- Bajar la inflamación.
- Reducir el dolor.
- Ejercicios isométricos.
- Completar la extensión y flexión a 90º.
- Recuperar el control muscular.
- Ganar rango movilidad: la movilización precoz de la articulación ayuda a reducir el dolor y disminuir alteraciones adversas del cartílago articular. Ayudando en la cicatrización y favoreciendo la circulación.
Normalmente transcurridos 3-6 meses dependiendo del tipo de intervención el injerto ya tiene las características adecuadas y similares a un LCA.
El apoyo progresivo es importante y facilita la recuperación del cuádriceps, pero es el profesional sanitario el que debe pautar los tiempos puesto que el apoyo también ocasiona la traslación anterior de la tibia, pero sus efectos no están bien estudiados.
El trabajo de propiocepción se inicia en la primera semana.
Fase postquirúrgica 2ª FASE INTERMEDIA: 6-10 semanas tras la intervención:
Los túneles del injerto se han incorporado pero el resto de tejido injertado probablemente tenga cierta vulnerabilidad y exista cierta debilidad.
Objetivos:
- Completar el arco de movilidad.
- Fortalecer musculatura: los isquiotibiales y el cuádriceps son los grupos musculares prioritarios por la estabilidad de rodilla, para disminuir tensión en el injerto y protegerlo.
- Propiocepción: es importante insistir en la recuperación de la propiocepción para la mejora de la coordinación y del reaprendizaje de los patrones de movimiento.
- Recuperar el patrón de la marcha.
- Ejercicios concéntricos y excéntricos en cadena cinética cerrada.
Fase de Recuperación o Fase Progresiva Funcional:
2-3 meses después de la intervención aprox.
El objetivo principal es recuperar las cualidades físico-deportivas básicas como son: fuerza máxima, fuerza-resistencia o resistencia aeróbica; y comenzar con ejercicios funcionales específicos.
Otros objetivos:
- Comenzar las técnicas estáticas de contracción-relajación y ejercicios de flexibilidad.
- Continuar el trabajo de fortalecimiento muscular para estabilizar la articulación, evitar la debilidad estructural y aumentar el grado de traslación anterior de la rodilla lesionada.
- Ejercicios concéntricos y excéntricos en CCC y en CCA.
- Ejercicios de carrera.
- Recuperación resistencia aeróbica.
- Natación, bicicleta.
- Ejercicios avanzados de propiocepción.
Fase de Entrenamiento Funcional:
16 semanas tras la intervención
Es la fase de retorno y preparación específica para la actividad deportiva.
Objetivos:
- Conseguir la estabilidad monopodal.
- Incrementar frecuencia, distancia y tiempo de carrera.
- Ejercicio terapéutico con pliometría.
- Ejercicios en los que se practiquen cambios de ritmo y dirección.
Fase de Retorno a la Actividad Deportiva
6 meses tras la intervención
Objetivos:
-Aumento progresivo de la carrera en distancia e intensidad.
-Ejercicios pliométricos.
Prevención de la Lesión del Ligamento Cruzado Anterior.
Un profesional de la salud puede ayudar a reducir el riesgo de sufrir una lesión del ligamento cruzado anterior.
En AVANFI, el Fisioterapeuta ofrece una evaluación completa que puede ayudarte a reducir los riesgos.
Se realizarán programas o protocolos de actuación con respecto a las características de cada paciente, como, por ejemplo:
- Fortalecimiento de determinados grupos musculares para garantizar un equilibrio general y estabilidad en los miembros inferiores.
- Control del CORE y estabilidad de cintura pélvica.
- Pautas para mejorar la técnica en el gesto deportivo.
- Estudio del movimiento y de la postura del paciente en estático para observar compensaciones o desequilibrios que pueden afectar a la hora de sufrir una lesión.
Leer sobre la lesión del ligamento cruzado anterior de la rodilla.
Bibliografía
-
Barber-Westin, S. D., & Noyes, F. R. (1993). The effect of rehabilitation and return to activity on anterior-posterior knee displacements after anterior cruciate ligament reconstruction. Am J Sports Med, 21(2), 264-270.
-
Bowen, T. R., Feldmann, D. D., & Miller, M. D. (2004). Return to play following surgical treatment of meniscal and chondral injuries to the knee. Clin Sports Med, 23(3), 381-393, viii-ix.
-
Cascio, B. M., Culp, L., & Cosgarea, A. J. (2004). Return to play after anterior cruciate ligament reconstruction. Clin Sports Med, 23(3), 395-408, ix.
-
Drogset, J. O., & Grontvedt, T. (2002). Anterior cruciate ligament reconstruction with and without a ligament augmentation device : results at 8-Year follow-up. Am J Sports Med, 30(6), 851-856.
-
Ellen, M. I., Young, J. L., & Sarni, J. L. (1999). Musculoskeletal rehabilitation and sports medicine. 3. Knee and lower extremity injuries. Arch Phys Med Rehabil, 80(5 Suppl 1), S59-67.
-
Escamilla, R. F., Fleisig, G. S., Zheng, N., Barrentine, S. W., Wilk, K. E., & Andrews, J. R. (1998). Biomechanics of the knee during closed kinetic chain and open kinetic chain exercises. Med Sci Sports Exerc, 30(4), 556-569.
-
Fischer, D. A., Tewes, D. P., Boyd, J. L., Smith, J. P., & Quick, D. C. (1998). Home based rehabilitation for anterior cruciate ligament reconstruction. Clin Orthop Relat Res(347), 194-199.
-
Fleming, B. C., Renstrom, P. A., Beynnon, B. D., Engstrom, B., & Peura, G. (2000). The influence of functional knee bracing on the anterior cruciate ligament strain biomechanics in weightbearing and nonweightbearing knees. Am J Sports Med, 28(6), 815-824.
-
Frontera, W. R. (2003). Exercise and musculoeskeletal rehabilitation (Restoring optimal form and function). The Physician and Sports Med, 31(12), 39-45.
-
Hewett, T. E., Paterno, M. V., & Myer, G. D. (2002). Strategies for enhancing proprioception and neuromuscular control of the knee. Clin Orthop Relat Res(402), 76-94.
-
Kai-Nan. (2002). Muscle force and its role in joint dynamic stability. Clin Orthop Relat Res, 403S, S37-S42.
-
Kraemer, W. J. (2003). Strenght training basics: designing workouts to meet patients´goals. Phys Sportsmed, 31(8), 39-45.
-
Kvist, J. (2004). Rehabilitation following anterior cruciate ligament injury: current recommendations for sports participation. Sports Med, 34(4), 269-280.
-
Shelbourne, K. D., & Nitz, P. (1990). Accelerated rehabilitation after anterior cruciate ligament reconstruction. Am J Sports Med, 18(3), 292-299.
-
Trees, A. H., Howe, T. E., Dixon, J., & White, L. (2005). Exercise for treating isolated anterior cruciate ligament injuries in adults. Cochrane Database Syst Rev(4), CD005316.
-
Zatterstrom, R., Friden, T., Lindstrand, A., & Moritz, U. (2000). Rehabilitation following acute anterior cruciate ligament injuries–a 12-month follow-up of a randomized clinical trial. Scand J Med Sci Sports, 10(3), 156-163.
