Fisioterapia con
Drenaje Linfático Manual
Podemos Ayudarte a Prevenir, Tratar y Recuperar tu Lesión.
El drenaje linfático manual (DLM) es una técnica específica de fisioterapia orientada a optimizar el transporte linfático y modular la carga de líquido y macromoléculas en el intersticio. En la práctica clínica se utiliza sobre todo para edemas (postquirúrgicos, postraumáticos, venosos seleccionados) y para linfedema, dentro de un abordaje más amplio (p. ej., terapia descongestiva compleja) cuando está indicado.
En AVANFI el objetivo no es “dar un masaje suave”, sino tomar decisiones clínicas: identificar el tipo de edema, su fase, los riesgos (infección, trombosis, insuficiencia cardiaca descompensada, etc.) y elegir el plan más seguro y eficaz.
¿Qué es el drenaje linfático manual y qué lo diferencia de un masaje?
El DLM se basa en maniobras lentas, rítmicas y de baja presión, con dirección hacia territorios de drenaje, para favorecer la reabsorción linfática y el desplazamiento de líquido intersticial. A diferencia del masaje convencional, el DLM busca no colapsar capilares linfáticos ni provocar hiperemia intensa: prioriza el “empuje” cutáneo controlado y la secuencia proximal–distal según objetivo clínico.
Claves técnicas (en términos prácticos):
Presión suave (no debe doler).
Ritmo constante y maniobras lentas.
Trabajo por territorios y “vías de evacuación”.
Secuencia pensada para no congestionar la salida proximal.
Linfa y sistema linfático: lo relevante en clínica.
La linfa es un fluido derivado del intersticio que transporta agua, lípidos, proteínas y células inmunitarias. Clínicamente importa porque, cuando la capacidad de transporte linfático es insuficiente (por lesión, cirugía, radioterapia, inflamación crónica, fibrosis o causas congénitas), aparece un edema con componente proteico que tiende a cronificarse y fibrosarse si no se maneja bien.
En consulta, el foco no es memorizar anatomía, sino responder a:
💠 ¿El edema es linfático, venoso, inflamatorio o mixto?
💠 ¿Hay signos de infección o de trombosis?
💠 ¿Está en fase blanda (fóvea) o con fibrosis?
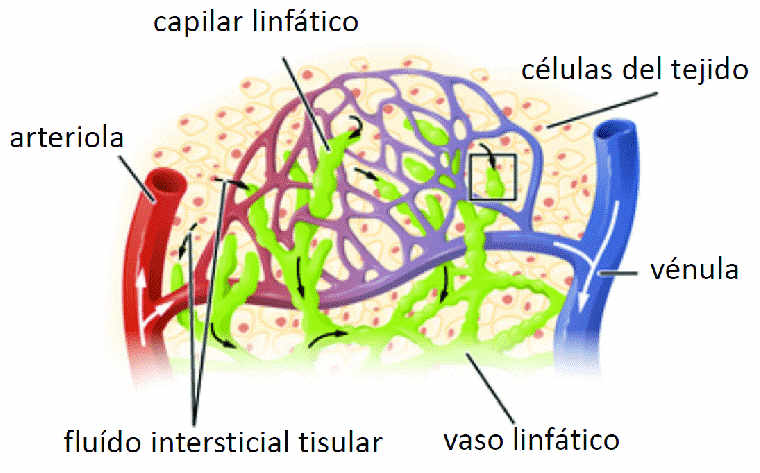
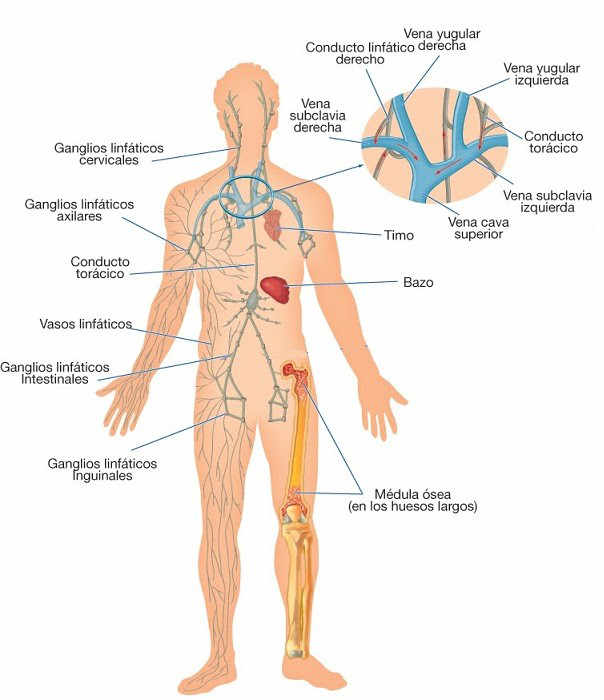
Tipos de edema: por qué no todo se trata igual.
El término “edema” describe un aumento de volumen por líquido intersticial, pero el mecanismo cambia el tratamiento. En fisioterapia, una clasificación útil es:
Edema linfodinámico: aumenta la carga de líquido (p. ej., postoperatorio, postraumático, insuficiencia venosa, quemaduras).
Edema linfostático (linfedema): falla la vía linfática (primario o secundario). Tiende a cronificar y fibrosar.
Lipedema: trastorno de distribución grasa (típico en piernas), con dolor y facilidad para hematomas; puede coexistir con edema.
⚠️ Importante: en linfedema, el manejo eficaz rara vez es “solo DLM”; suele integrarse con compresión, ejercicio, cuidado cutáneo y educación (mantenimiento).
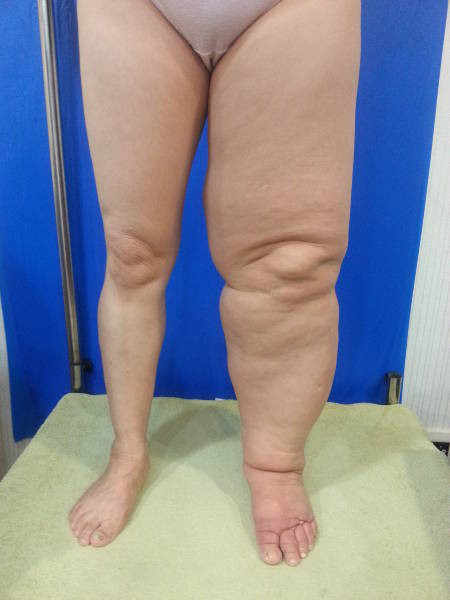
Fotografía de un caso clínico de lipedema
Linfedema: fases clínicas y qué debe valorar el fisioterapeuta.
El linfedema puede ser primario (alteración congénita) o secundario (cirugía, radioterapia, infección, trauma, etc.). La evolución clínica suele pasar de una fase más reversible (edema blando con fóvea) a una fase con fibrosis y cambios cutáneos si persiste.
En una valoración orientada a decisiones, el fisioterapeuta suele integrar:
🔶 Distribución y asimetría del edema (segmentario vs difuso)
🔶 Presencia de fóvea, consistencia, piel y pliegues
🔶 Antecedentes (cirugía ganglionar, radioterapia, episodios de celulitis)
🔶 Medición (perímetros/volumen) y seguimiento periódico
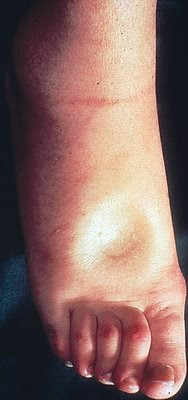
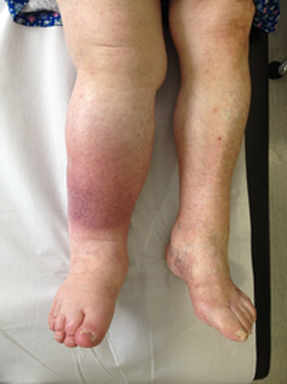
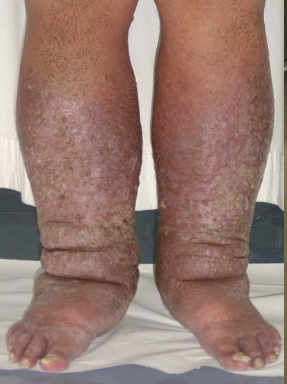
Fotografías en la que se puede ver el “Efecto Fovea”
¿Cómo se integra el DLM en el tratamiento fisioterapéutico?
En práctica avanzada, el DLM se plantea como parte de un programa. En linfedema, el estándar conservador suele enmarcarse en la Terapia Descongestiva Compleja (CDT), con una fase intensiva (reducción) y una fase de mantenimiento (control a largo plazo).
Componentes que suelen acompañar al DLM (según indicación)
*️⃣ Compresión (vendaje multicapa o prenda) para sostener la reducción.
*️⃣ Ejercicio terapéutico (la bomba muscular favorece retorno venoso/linfático).
*️⃣ Educación y autocuidado: piel, peso, actividad, señales de alarma.
*️⃣ Técnicas instrumentales en casos seleccionados (p. ej., presoterapia bajo criterio clínico y sin sustituir lo esencial).
Recomendaciones prácticas tras una sesión.
Tras un DLM correctamente indicado, algunos pacientes refieren sensación de ligereza o aumento de diuresis; no debería aparecer dolor intenso. En programas de edema/linfedema, suele recomendarse:
» Mantener movimiento suave (caminar, ejercicios pautados).
» Usar compresión si está prescrita (y ajustada).
» Vigilar la piel: hidratación, evitar heridas, observar enrojecimiento/calor.
» Consultar si aparece dolor desproporcionado, fiebre, enrojecimiento progresivo o empeoramiento brusco del edema.
Diferencias entre drenaje linfático manual y masaje convencional.
El masaje convencional suele utilizar más presión y velocidad, buscando efectos musculares/analgésicos o de tejido blando. En cambio, el DLM prioriza el objetivo vascular-linfático, con estímulos superficiales y secuenciación específica.
🟦 DLM (objetivo linfático):
- Presión baja, rítmica, sin dolor
- Sin fricción intensa, sin hiperemia marcada
- Direcciones y secuencias hacia “salidas”
- Enfatiza seguridad (edema, piel, riesgo trombótico)
🟦 Masaje convencional (objetivo músculo-tendinoso):
- Presión moderada/alta según técnica
- Puede generar dolor “tolerable” y enrojecimiento
- No sigue necesariamente territorios linfáticos
Indicaciones habituales en fisioterapia (cuándo tiene sentido).
El DLM puede considerarse cuando hay retención de líquido con impacto funcional, dolor por distensión tisular o necesidad de control de edema en un plan de recuperación.
Indicaciones frecuentes (según valoración):
- Edema postquirúrgico (incluida cirugía oncológica en contexto controlado)
- Edema postraumático y hematomas seleccionados
- Linfedema primario o secundario, dentro de CDT
- Edema venoso postural (casos seleccionados y combinado con ejercicio/compresión)
Contraindicaciones y precauciones.
Aquí es clave ser preciso: más que “prohibiciones”, hay situaciones de riesgo donde el DLM se evita o se adapta.
Contraindicaciones/evitar hasta valoración médica
🔶 Infección aguda en la zona (celulitis/linfangitis): primero control médico.
🔶 Trombosis venosa o sospecha: priorizar diagnóstico y tratamiento médico.
🔶 Insuficiencia cardiaca descompensada (riesgo de sobrecarga).
Precauciones (individualizar)
🫸 Cáncer activo o sospecha de recidiva / masa no estudiada: no se trata “por defecto”. En pacientes tratados, el DLM puede formar parte del manejo del linfedema con coordinación (oncología/medicina).
🫸 Insuficiencia renal avanzada, hipotensión marcada u otras comorbilidades: ajustar intensidad/objetivo y supervisión
Indicaciones de fisioterapia con drenaje linfático manual.
– Edemas linfostáticos de origen traumático
– Hematoma
– Distensiones
– Tto. Post-luxaciones articulares
– Rotura de fibras
– Tto. Post-fracturas
– Edemas linfostáticos locales por intervenciones quirúrgicas
– Post-mastectomía
– Trastornos vasculares periféricos
– Linfedema o edema linfostático primario
– Edema venoso postural
– Varices venosas
– Edema premenstrual
– Edema venoso del embarazo
– Estrés
– Insomnio
– Acné
– Resfriados
– Cefalalgias
– Estreñimiento
– Dolores menstruales
– Ulceras vasculares y por presión
– Mejora de cicatrices (tras cirugía plástica: abdominoplastia, prótesis de mama)
– Celulitis, liposucciones, etc.
Contraindicaciones de fisioterapia con drenaje linfático manual.
ABSOLUTAS:
– Cáncer
– Infecciones agudas
– Trombosis, flebitis, tromboflebitis
– Descompensación cardiaca
– Varices tortuosas y con relieve
RELATIVAS
– Cáncer tratado
– Inflamaciones crónicas
– Hipotensión arterial
– Insuficiencia renal crónica

En AVANFI: enfoque clínico (qué hacemos diferente).
En AVANFI el DLM no se aplica como rutina estandarizada, sino como intervención dentro de un plan:
Evaluación del tipo de edema y riesgos (infección/trombosis/descompensación).
Definición de objetivos medibles (dolor, movilidad, perímetros/volumen).
Integración con ejercicio terapéutico y educación (mantenimiento).
Coordinación con otros profesionales cuando hay antecedentes oncológicos o patología vascular compleja.
➡️ Ver servicio de fisioterapia
❓ Preguntas frecuentes FAQ’s sobre la fisioterapia para el drenaje linfático.
¿Cómo sé si mi hinchazón es linfedema o un edema “por circulación”?
La diferencia no es solo “dónde se hincha”, sino por qué. El linfedema suele asociarse a antecedentes (cirugía/radioterapia ganglionar, infecciones repetidas), cambios progresivos de la piel y, con el tiempo, mayor tendencia a fibrosis. El edema venoso postural suele empeorar al final del día y mejorar al elevar, pero puede coexistir con componente linfático. Una valoración clínica con mediciones y seguimiento orienta el diagnóstico y el plan.
¿El drenaje linfático manual sirve si tengo linfedema?
Puede ser útil, pero normalmente no debe ser la única medida. En linfedema, el tratamiento conservador con mejor respaldo integra DLM dentro de un programa (CDT) que añade compresión, ejercicio, cuidado cutáneo y educación para mantenimiento, porque el efecto descongestivo necesita sostén a largo plazo.
¿Cuántas sesiones suelen ser necesarias?
Depende de la causa y de la fase del edema. En edema postquirúrgico o postraumático, el objetivo puede ser acelerar la recuperación funcional en pocas semanas. En linfedema, suele haber una fase inicial más intensiva y una fase de mantenimiento prolongada (con autocuidado y compresión cuando proceda). Lo correcto es pautarlo por respuesta clínica y medidas objetivas.
¿El DLM duele o puede empeorar la inflamación?
El DLM bien realizado no debería doler: trabaja con presiones bajas y ritmo constante. Si hay dolor significativo, empeoramiento brusco, calor/enrojecimiento progresivo o fiebre, debe considerarse una complicación (p. ej., infección) o un diagnóstico alternativo y revisarse de inmediato.
¿Puedo hacer drenaje linfático manual si he tenido cáncer?
No se responde con un “sí/no” automático. En pacientes tratados, el DLM puede usarse para linfedema siempre que el contexto esté controlado y se trabaje con criterio clínico y coordinación cuando sea necesario. En cambio, si existe cáncer activo, sospecha de recidiva o lesiones no estudiadas, se evita tratar “a ciegas” y se prioriza valoración médica.
¿Cuáles son las contraindicaciones más importantes que debo conocer?
Las más relevantes por seguridad son: infección aguda en la zona (celulitis/linfangitis), trombosis venosa conocida o sospechada, e insuficiencia cardiaca descompensada. Además, hay precauciones en comorbilidades complejas (renal avanzada, etc.). Por eso es una técnica que debe indicar y aplicar un profesional sanitario tras una valoración.

Bibliografía
- International Society of Lymphology. The Diagnosis and Treatment of Peripheral Lymphedema: 2023 Consensus Document.
- Complete decongestive therapy phase 1: an expert consensus document… Supportive Care in Cancer (2024).
- British Lymphology Society. Manual Lymphatic Drainage guidance document (PDF).
- CLT-LANA. Lymphedema Guide for Healthcare Professionals (PDF).
- ScienceDirect Topics. Manual Lymphatic Drainage – overview (contraindicaciones y consideraciones).
